|
Код по МКБ-10
M 93.0
Эпидемиология
Впервые на факт существования этого заболевания указал A. Pare в 1572 году. В последствии оно было описано E. Muller, R. Kocher (1886-1889 г.г.). Частота юношеского эпифизеолиза головки бедра составляет в среднем 2 на 100000 населения: 1 на 100000 белого, 2,2 на 100000 чернокожего. Около 60% пациентов составляют мальчики. Билатеральное поражение встречается в 18-50% случаев.
Опыт лечения юношеского эпифизеолиза головки бедренной кости в детском ортопедического институте составил около 300 детей.

Этиология и патогенез
В основе юношеского эпифизеолиза головки бедренной кости (ЮЭГБК), как эндокринно-ортопедического заболевания, лежит нарушение баланса между половыми гормонами и гормонами роста — двумя группами гормонов, играющими основную роль в жизнедеятельности хрящевых эпифизарных пластинок. На фоне недостаточности половых гормонов создается относительное преобладание активности гормона роста, снижающего механическую прочность проксимальной ростковой зоны бедренной кости. Это способствует возникновению условий для смещения проксимального эпифиза бедренной кости вниз и назад.
Классификация юношеского эпифизеолиза головки бедренной кости:
1. По течению:
- хроническое (I–III стадии);
- острое (IV стадия).
2. По степени нарушения функции сустава:
- легкая (I–II стадии);
- средняя и тяжелая (III–V стадии).
3. По степени смещения эпифиза назад:
- легкая — до 30°;
- средняя — до 50°;
- тяжелая — более 50°.

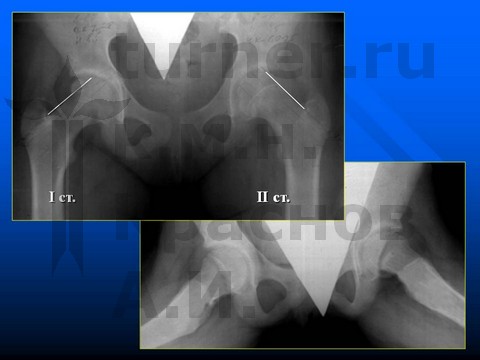
I стадия — предсмещение. Отсутствие признаков смещения эпифиза, выраженные структуральные изменения в проксимальной ростковой зоне и ШБК.
II стадия — смещение эпифиза назад до 30° и вниз до 15° на фоне структуральных изменений в ШБК при «открытой» проксимальной ростковой зоне бедренной кости.
III стадия — смещение эпифиза назад более 30° и вниз более 15° на фоне структуральных изменений в ШБК при «открытой» ростковой зоне бедренной кости.
IV стадия — острое смещение эпифиза назад и вниз при неадекватной травме и «открытой» ростковой зоне бедренной кости.
V стадия — остаточная деформация ПОБК при различной степени смещения эпифиза и синостозе проксимальной ростковой зоны.
Клиническая картина
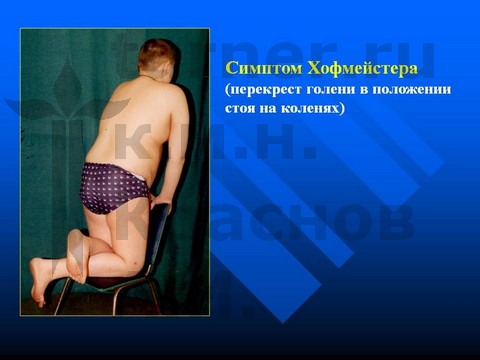
Гормональная десинхронизация половых глюкокортикоидов и гормонов роста подтверждается клиническими данными, указывающими на большую частоту проявления среди пациентов с ЮЭГБК признаков задержки полового развития и нарушения метаболизма (ожирение, скрытый сахарный диабет легкой степени) — до 50,5–71%. Заболевание характеризуется длительным бессимптомным течением с постепенным формированием симптомокомплекса: боли в коленном суставе, тазобедренный сустав в порочном положении (отведение и наружная ротация бедра) — симптом Гофмейстера, хромота (рис. 1).
Рис. 1. Симптом Гофмейстера: перекрест голени в положении стоя на коленях указывает на ретроверзию эпифиза более 25°.
Диагностика
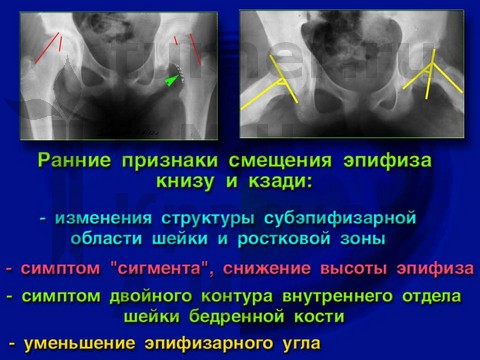
Рентгенологически определяется нарушение структуры проксимальной ростковой зоны и субэпифизарной области ШБК, положительный симптом «сегмента», снижение в высоту эпифиза без нарушения его структуры, двойной внутренний контур ШБК и уменьшение ЭДУ и эпифизарного углов на фоне регионального остеопороза.
Лечение
Рис. . Схема определения смещения эпифиза: А — вниз по разнице между шеечно-диафизарным и эпифизо-диафизарным углами; Б — назад по разнице между эпифизарными углами справа и слева; а — угол смещения вниз; б — угол смещения назад.
Консервативное лечение
Консервативное лечение юношеского эпифизеолиза головки бедренной кости не проводится.
Хирургическое лечение
На основании опыта лечения 268 пациентов нами разработана тактика оперативного лечения. Мы считаем, что при данном заболевании всегда поражаются оба тазобедренных сустава, и поэтому необходимо проводить оперативное лечение с двух сторон, алгоритм которого представлен в таблице 1.
Таблица 1. Алгоритм оперативного лечения юношеского эпифизеолиза головки бедренной кости:
Стадия болезни на каждой из сторон повреждения |
Варианты оперативного вмешательства |
I |
I |
Двустороннее введение спиц в ШБК и эпифиз |
I |
II |
Двусторонний эпифизеодез одномоментно |
II |
II |
Двусторонний эпифизеодез одномоментно |
II |
III |
Эпифизеодез и корригирующая остеотомия одномоментно |
III |
III |
Двусторонняя корригирующая остеотомия поочередно |
I (II) |
IV |
Эпифизеодез и закрытая репозиция с эпифизеодезом поочередно |
I (II) |
V |
Эпифизеодез и корригирующая остеотомия одномоментно |
IV |
V (III) |
Закрытая репозиция, эпифизеодез и корригирующая остеотомия поочередно |
V |
V |
Двусторонняя корригирующая остеотомия |
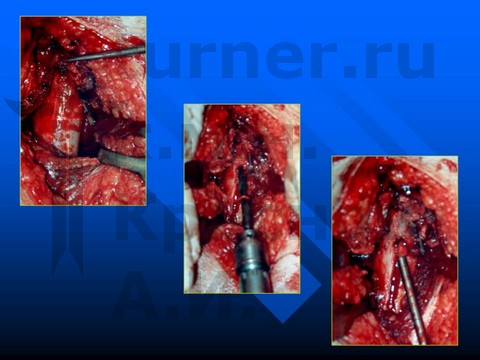
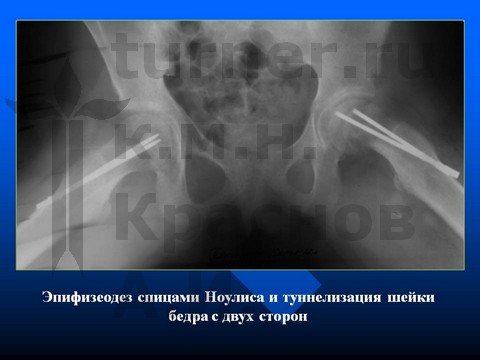
В начальную стадию (I–II) при смещении эпифиза назад до 30° и вниз не более 15° одномоментно производится двусторонний эпифизеодез спицами Ноулиса и ауто- или аллотрансплантатом после туннелизации ШБК для остановки смещения эпифиза и предотвращения одностороннего укорочения конечности. Трансартикулярное проведение спиц и трансплантата недопустимо ввиду опасности развития хондролиза тазобедренного сустава (рис. 17-12).
Рис. 17-12. Рентгенограммы пациента В., 11 лет с эношеским эпифизеолизом головки бедренной кости, I стадия (справа) и II стадия (слева): А — слева определяется положительный симптом сегмента по линии Кляйна, снижение в высоту эпифиза, нарушение структуры шейки и ростковой зоны; Б — смещение эпифиза назади до 21°, нарушение структуры шейки и ростковой зоны; В — после одновременного эпифизеодеза спицами Ноулиса (рентгенограмма в позиции Лауэнштейна).
Больная К-ва, 11 лет, I-II стадия юношеского эпифизеолиза головки бедренной кости.
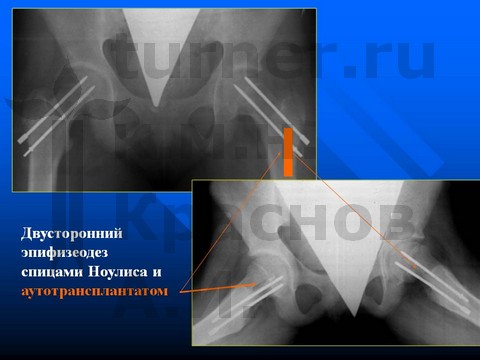
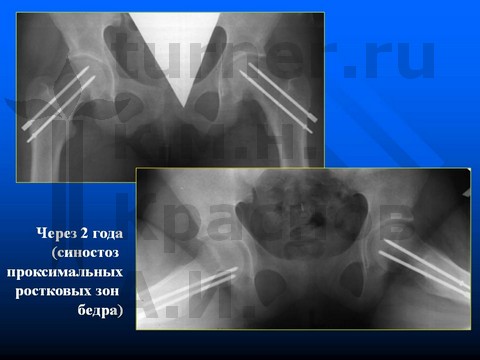
Больной К-ов, 12 лет, I-II стадии юношеского эпифизеолиза головки бедренной кости.
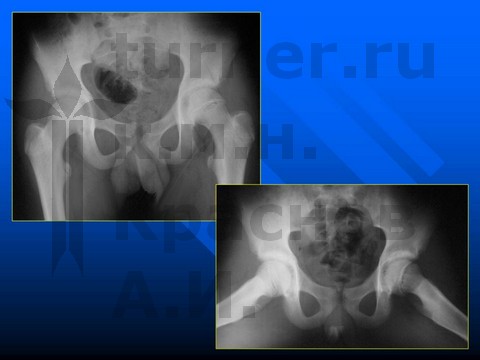
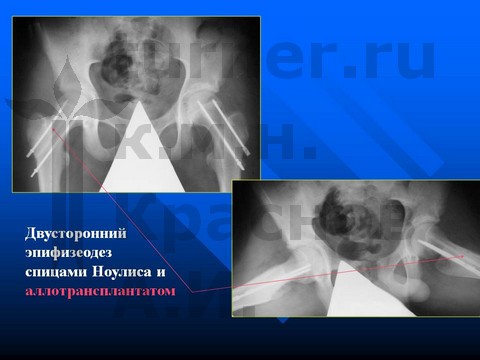
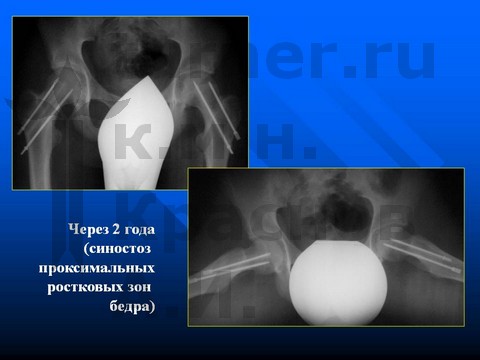
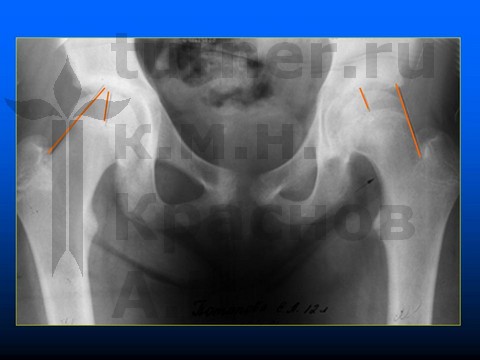
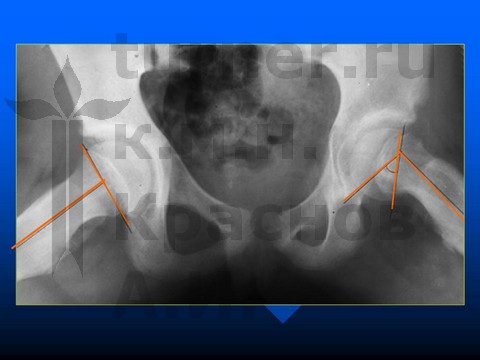
Больная А-ва, 10,5 лет, I-II стадия юношеского эпифизеолиза головки бедренной кости.
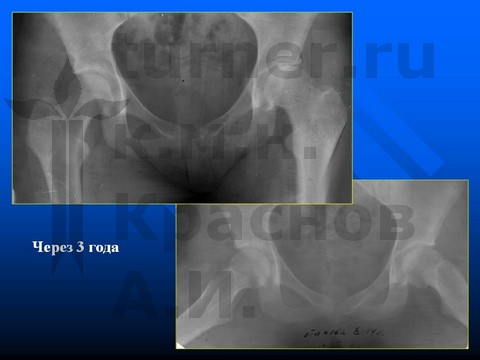
В III стадию заболевания при смещении эпифиза более 35° назад и 15° вниз на фоне «открытой» ростковой зоны целью оперативного лечения становится восстановление центрации эпифиза в вертлужной впадине. Применяются двух- и трехплоскостные остеотомии с целью центрации головки бедренной кости во впадине (128 видов операций) и отдаления передневерхней зоны ШБК от края вертлужной впадины для устранения ее действия, как «переднего тормоза».
Больной Б-н, 13 лет, I-III стадия юношеского эпифизеолиза головки бедренной кости.
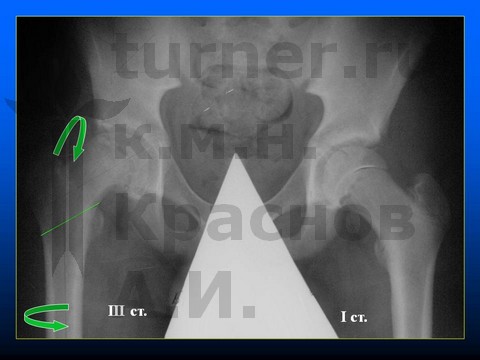
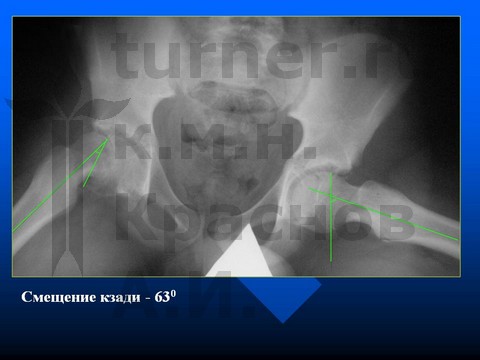
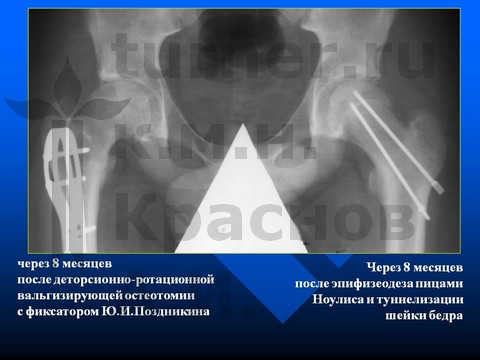
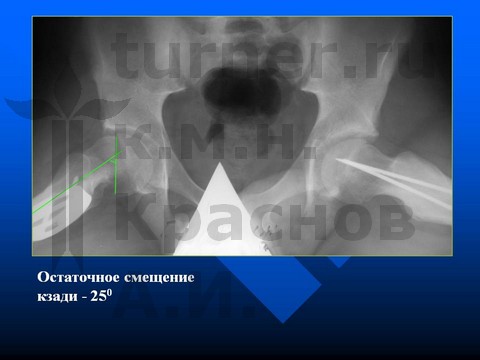
Больной Д-н, 12 лет, III стадия юношеского эпифизеолиза головки бедренной кости (симптом Хофмейстера - перекрест голени в положении стоя на коленях).
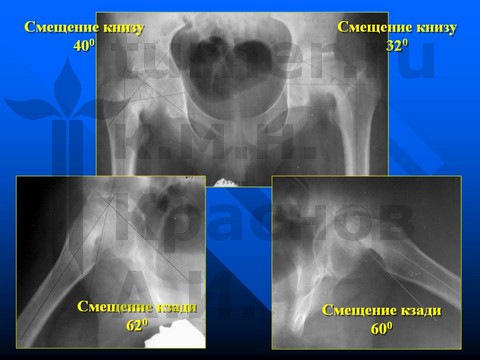
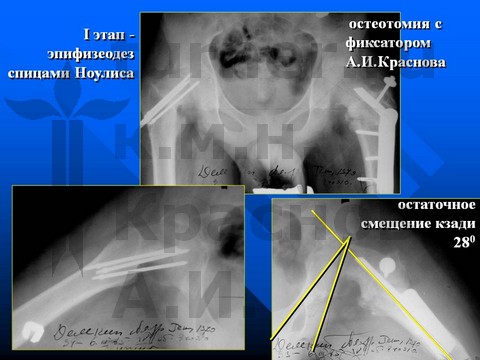
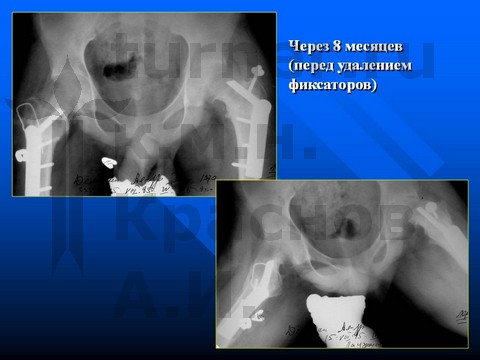
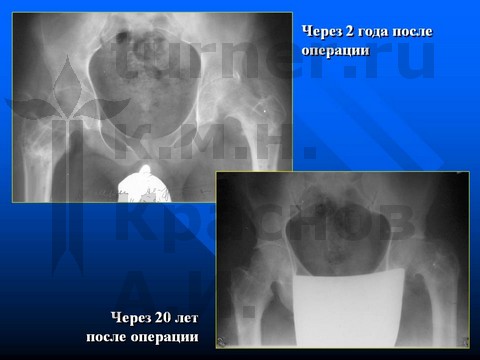
Больной Ш-в, 14,5 лет, I-III стадия юношеского эпифизеолиза головки бедренной кости.
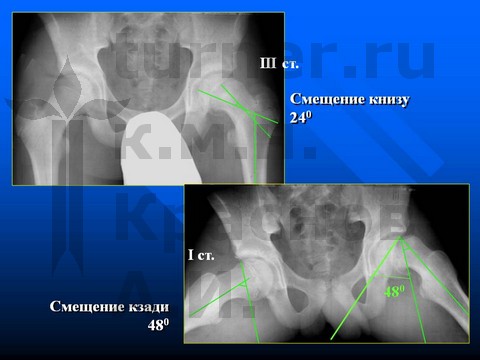
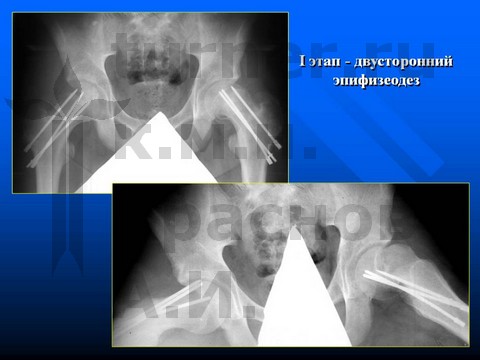
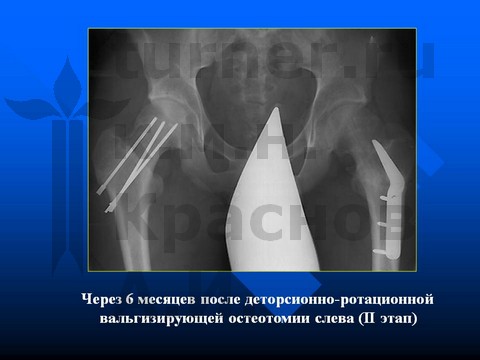
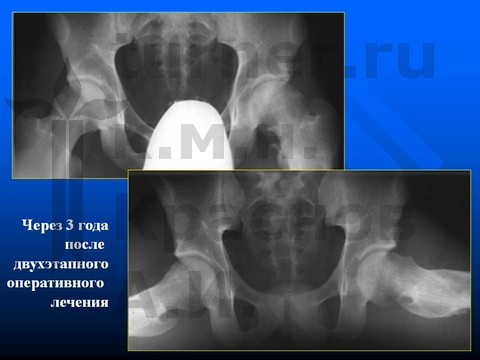
Больной П-н, 13 лет, III стадия юношеского эпифизеолиза головки бедренной кости.
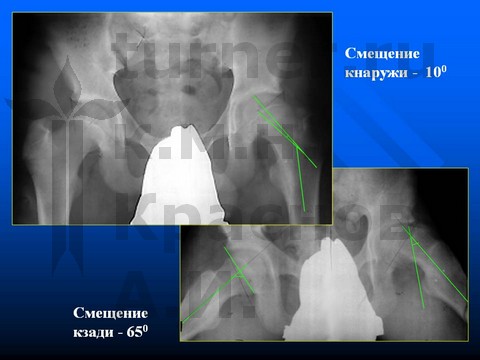
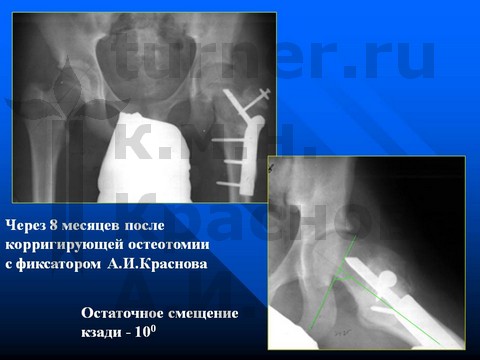
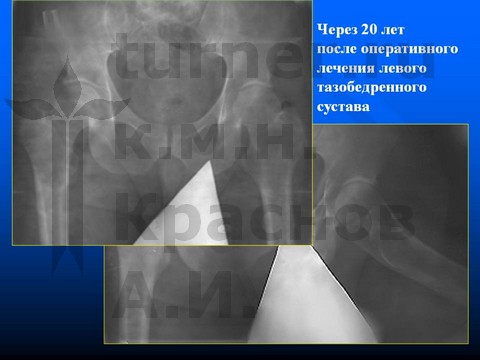
Больная С-ва, 13 лет, III стадия юношеского эпифизеолиза головки бедренной кости.
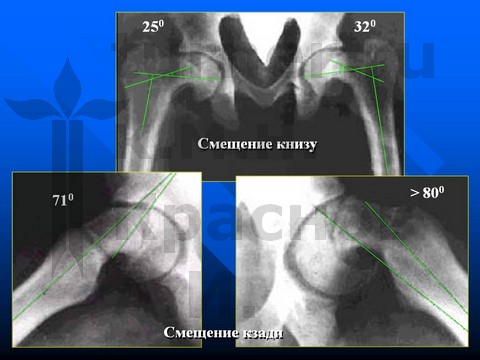
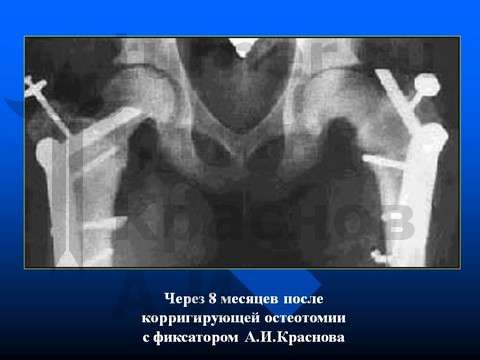
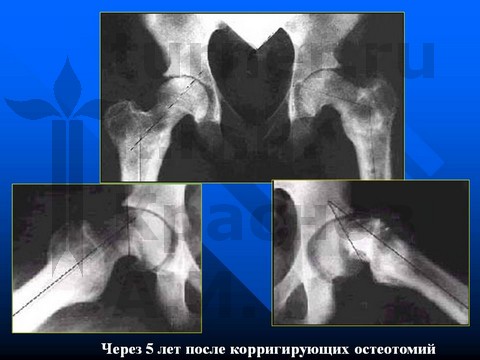
В IV стадию заболевания при остром смещении эпифиза оперативное лечение направлено на закрытую репозицию смещенного эпифиза и на достижение синостоза проксимальной ростковой зоны.
При поступлении пациента в стационар в IV стадии необходимы:
- пункция тазобедренного сустава для эвакуации гематомы и декомпенсации, параартикулярное введение 0,25–0,5% прокаина;
- проведение спицы Киршнера через надмыщелковую область в плоскости исходной наружной ротации бедра выше дистальной ростковой зоны бедренной кости для скелетного вытяжения.
- тяга по оси (осуществляется в первую неделю) постепенно увеличивающимся грузом от 5 до 10 кг (в зависимости от массы тела ребенка), к концу недели достигается отведение конечности до 45/135° во фронтальной плоскости.
Одновременно проводят постепенную внутреннюю ротацию бедра за наружный край дуги, фиксирующей спицу, через боковой блок (на фоне продолжающегося отведения бедра) увеличивающимся грузом около 0,5–1,0 кг в зависимости от комплекции пациента. Если при рентгенологическом контроле определяется разобщение эпифиза и ШБК, тяга по оси должна быть уменьшена на 2–3 кг для предотвращения ишемии эпифиза. В конце второй недели выполняется повторный рентгенологический контроль в двух стандартных проекциях. Если репозиция достигнута полностью или имеется допустимое смещение эпифиза назад до 25–30° (на 1/6 поперечника ШБК), тяга по оси бедра в положении отведения уменьшается до 4–5 кг, но сохраняется внутренняя ротация. Достигнутую устойчивую репозицию удерживают оперативным путем: эпифизеодезом спицами Ноулиса и введением алло- или аутотрансплантата после туннелизации головки и ШБК.
Трансартикулярное проведение спиц и трансплантата недопустимо.
Иммобилизация конечности в среднем положении осуществляется деротационным «сапожком» со стабилизатором в течение 6–8 нед.
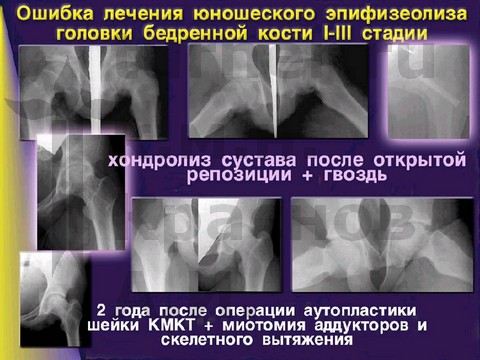
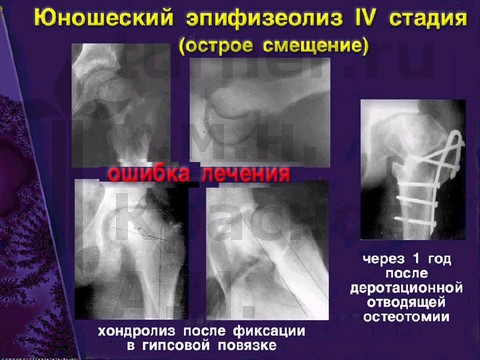
Открытую репозицию эпифиза не рекомендуется применять, так как она более чем в 50% случаев приводит к неудовлетворительным ближайшим результатам — к аваскулярному некрозу головки бедренной кости.
Больной Т-н, 11,5 лет, IV стадия юношеского эпифизеолиза головки бедренной кости - острое смещение эпифиза головки бедренной кости.
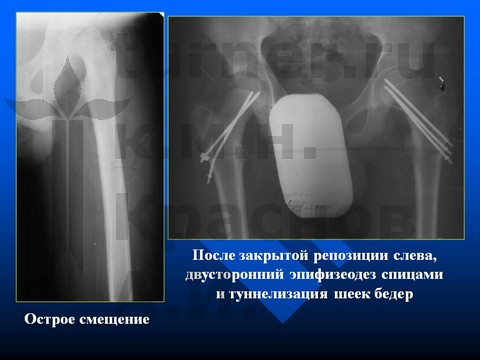
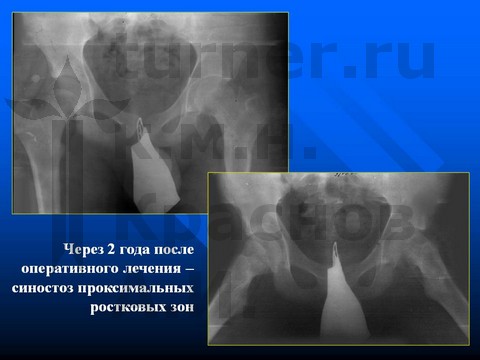
Больная М-ва, 12 лет, IV стадия юношеского эпифизеолиза головки бедренной кости - острое смещение эпифиза головки бедренной кости.
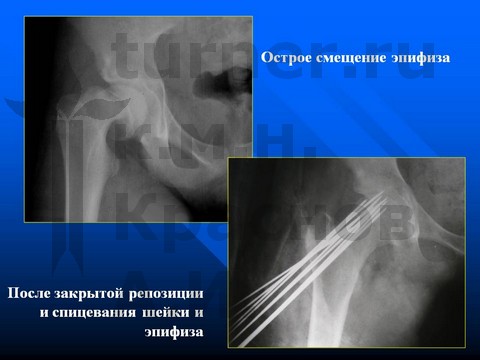
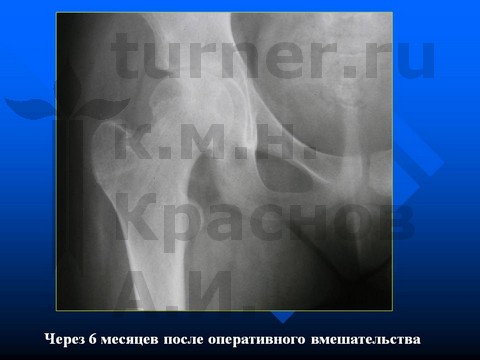
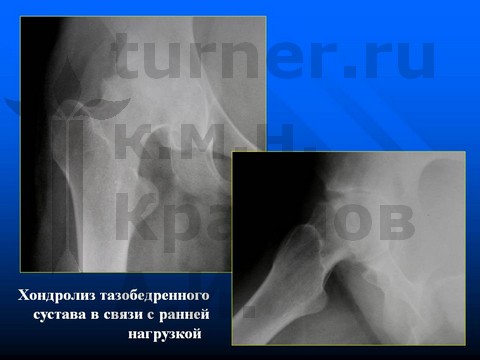
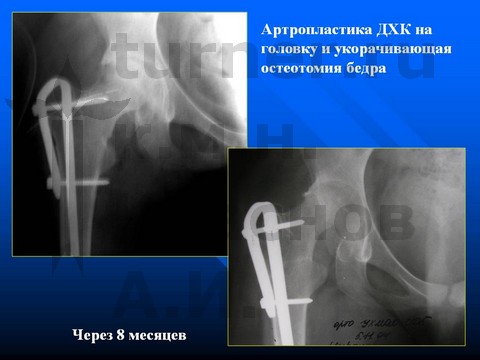
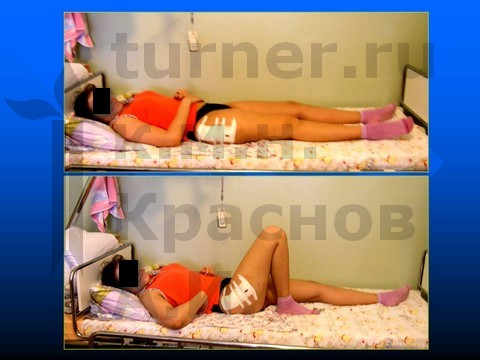
Больной Б-ов, 13,5 лет, IV стадия юношеского эпифизеолиза головки бедренной кости - острое смещение эпифиза головки бедренной кости.

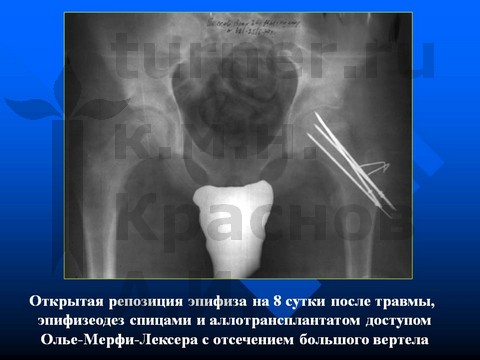

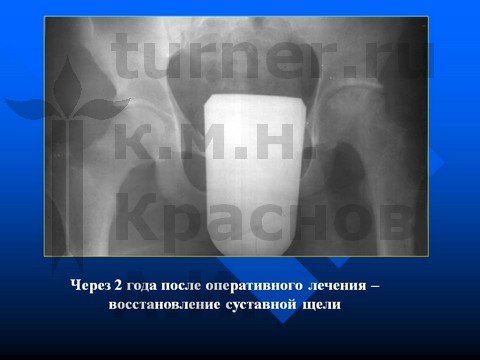
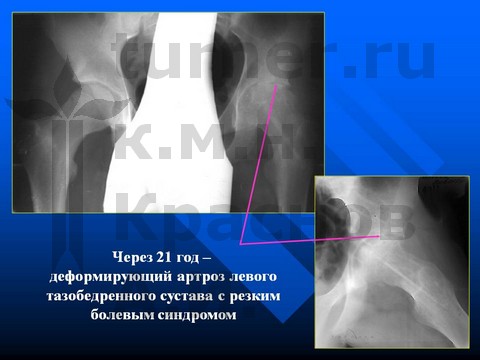
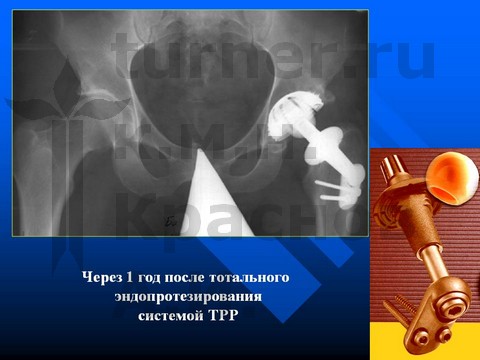
В V стадию заболевания (смещение эпифиза назад более 35° и вниз более 15°) при синостозе проксимальной ростковой зоны оперативное лечение направлено на восстановление центрации эпифиза и устранение порочного положения конечности. Если давность заболевания не превышает 12–18 мес и сопровождается хорошей подвижностью в суставе, обычно удается восстановить приближающиеся к нормальным соотношения в тазобедренном суставе с использованием деторсионно-ротационной вальгизирующей остеотомии.
В некоторых запущенных случаях (давность заболевания более 2–2,5 лет) приходится ограничиться деторсионно-отводящей остеотомией для устранения порочного положения и некоторого удлинения конечности.
После указанных оперативных вмешательств иммобилизация осуществляется гипсовым деротационным «сапожком» в течение 4–6 нед.
С первых дней после оперативного вмешательства проводятся пассивные, а с 3-й недели — активные движения в тазобедренном и коленном суставах на фоне медикаментозной терапии: пентоксифиллин, ксантинола никотинат, дипиридамол, оротовая кислота в возрастных дозировках.
Больной О-ов, 16 лет, V стадия юношеского эпифизеолиза головки бедренной кости - деформирующий артроз II левого тазобедренного сустава.
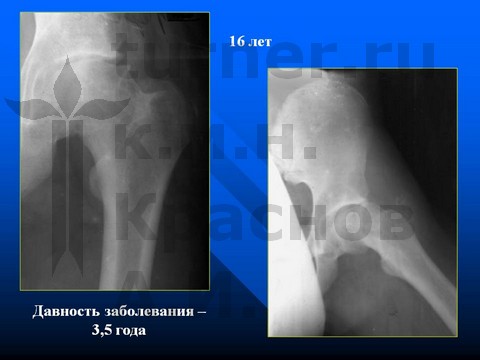
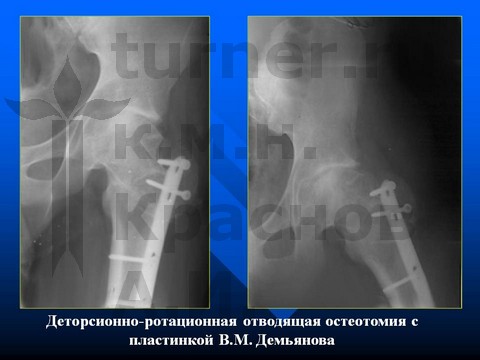
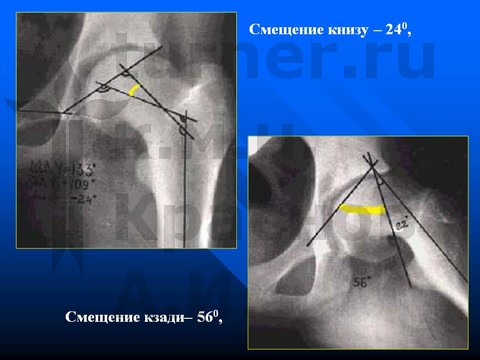
Больная З-на, 14 лет, V стадия юношеского эпифизеолиза головки бедренной кости - давность заболевания 2 года.
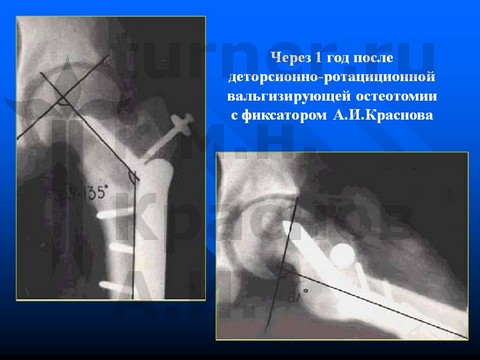
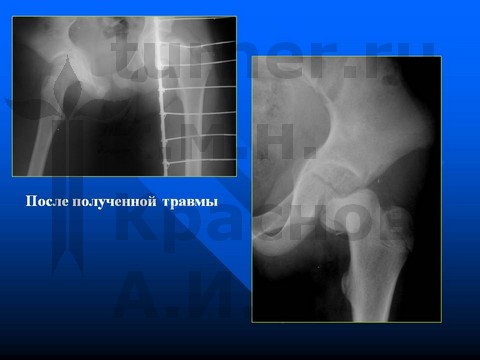
Больная В-ва, 12 лет, травматический отрыв проксимального эпифиза левой бедра.
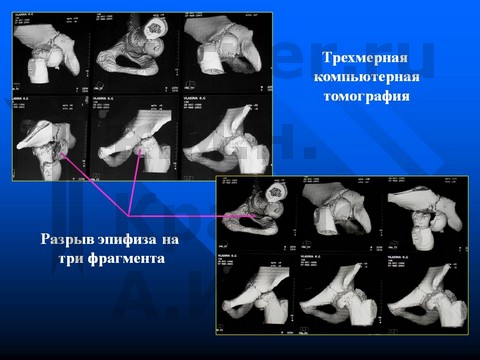
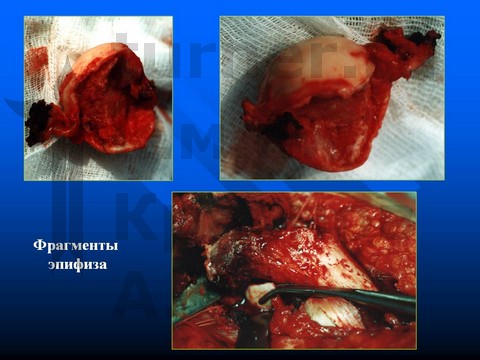
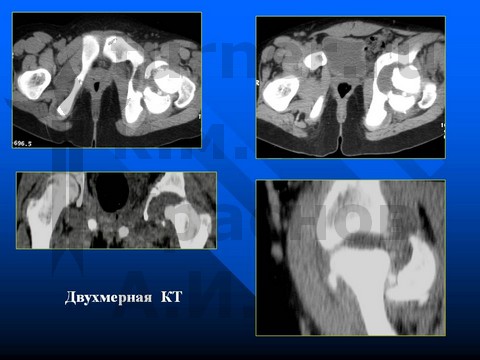
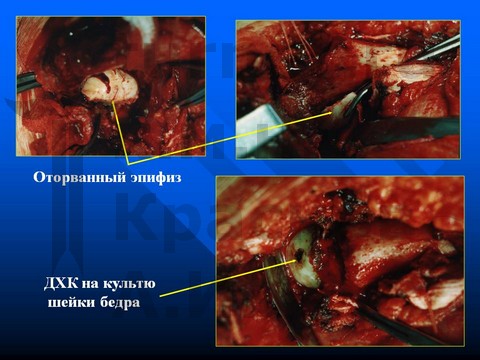
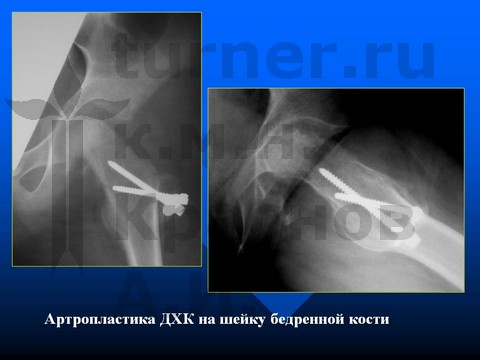
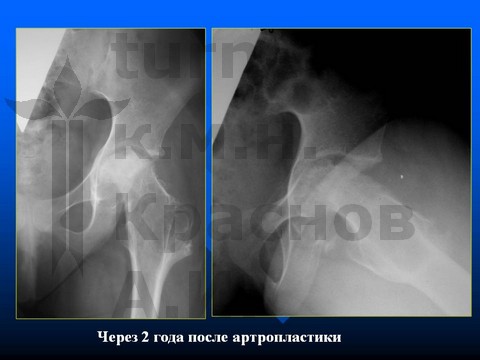

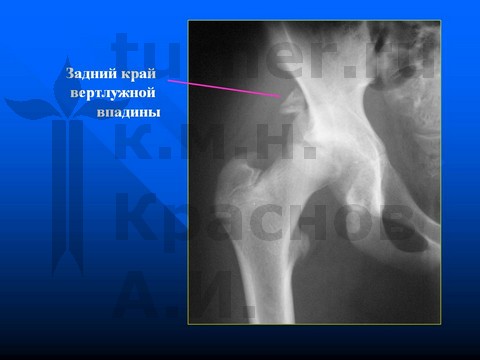
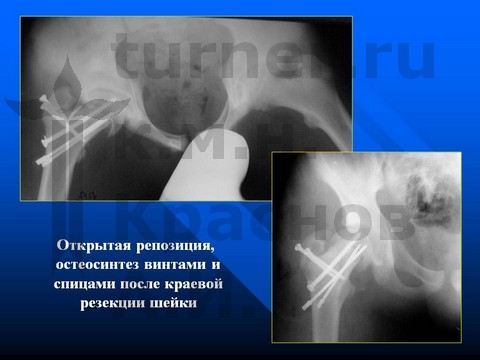
Больной К-в, 15 лет, травматический эпифизеолиз головки правой бедренной кости, отрыв заднего края впадины.
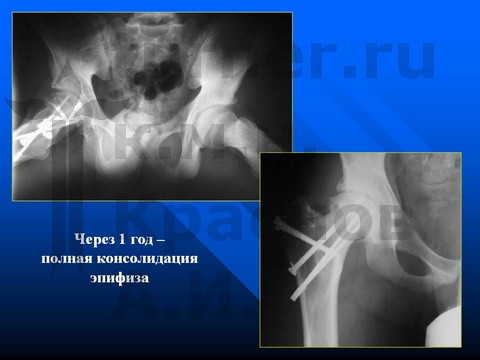
Больной С-в, 8 лет, эпифизеолиз препубертатного периода.
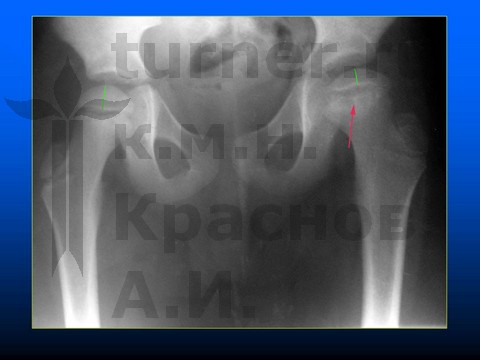
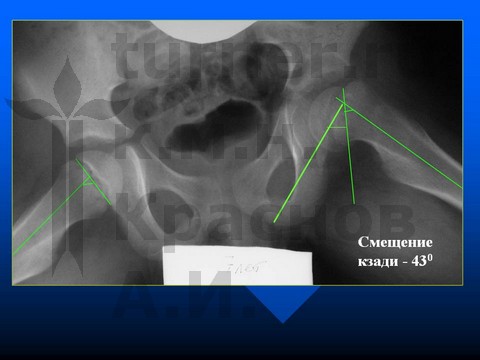
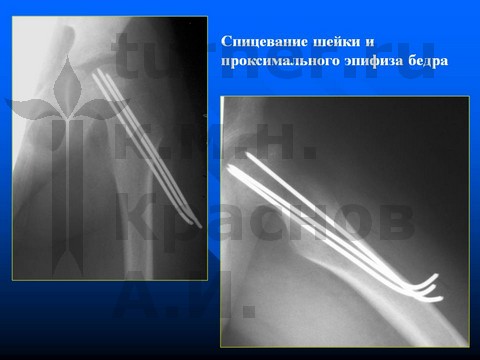
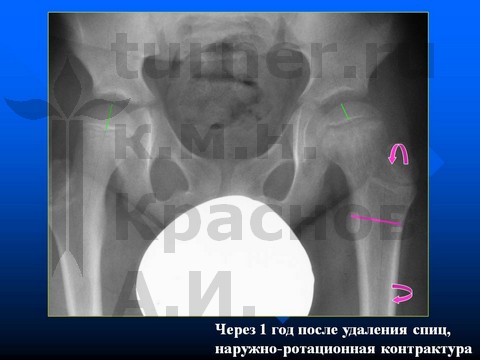
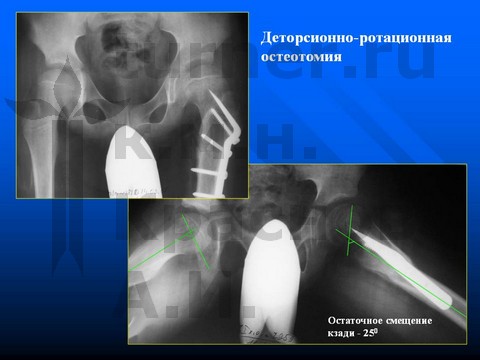
Больной Н-к, 8 лет, эпифизеолиз препубертатного периода.
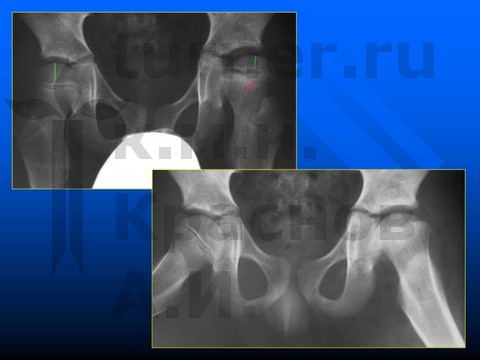
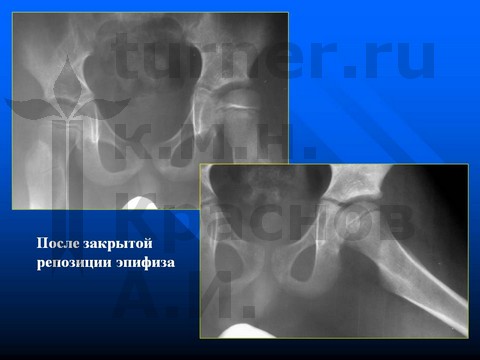
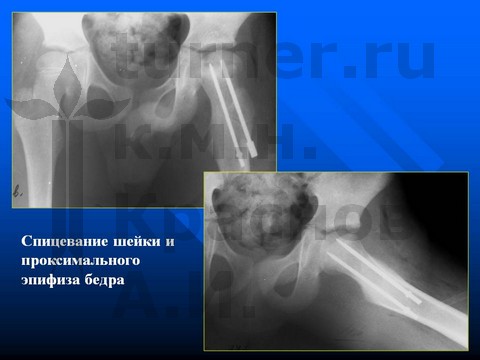
Больной А-в, 8 лет, эпифизеолиз препубертатного периода.
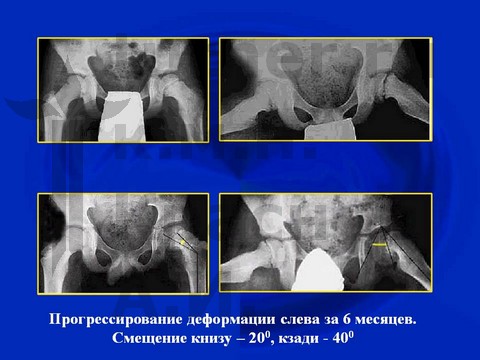
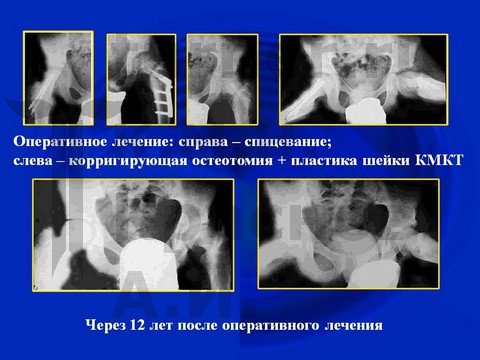
Физиотерапевтическое лечение включает:
- электрофорез кальция, серы, аскорбиновой кислоты по трехполюсной методике, никотиновой кислоты, гумизоли?;
- амплипульс на поясницу или дарсонвализацию оперированной конечности и поясницы через 3–4 нед после операции.
При отсутствии рентгенологических противопоказаний (таких как сужение суставной щели, замедленная консолидация, пятнистый остеопороз) дозированная нагрузка после эпифизеодеза в I–II стадии осуществляется через 8–10 нед, а после остеотомии — через 4–6 мес. Полная нагрузка разрешается через 3 мес после эпифизеодеза, через 6–8 мес после остеотомии и через 10–12 мес после эпифизеодеза по поводу острого смещения эпифиза.
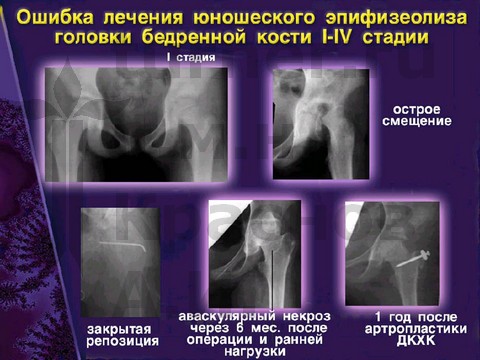
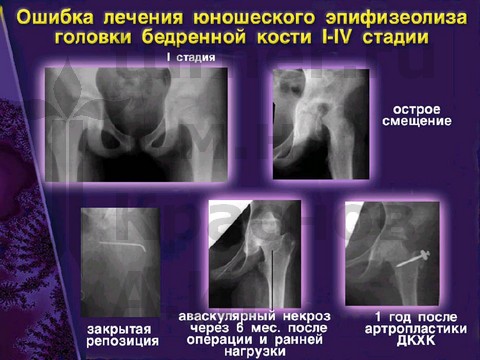
Ошибки диагностики и оперативного лечения юношеского эпифизеолиза головки бедренной кости.
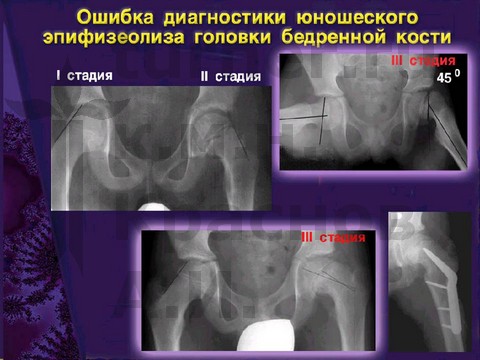

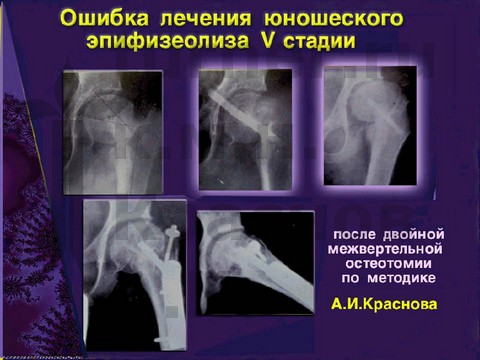
_____________________________________________________________
Прогноз
Наилучшие результаты (98,5%) получены при раннем оперативном лечении (I–II стадии), хорошие и удовлетворительные результаты (96,2%) (в III и V стадии), хондролизиз после остеотомий отмечен в 3,8% случаях. Хорошие и удовлетворительные результаты в IV стадию заболевания наблюдаются в 95,2% случаев. |