|
Высокое стояние лопатки относится к врожденным порокам развития плечевого пояса, носит название болезни Шпренгеля — по имени немецкого хирурга (Sprengel), описавшего этот порок в 1891 году.
Этиопатогенез. Происхождение порока связано с нарушением эмбрионального развития плода. Лопатка в процессе эмбриогенеза развивается вместе с плечевым поясом. Вначале она расположена высоко и в процессе своего развития опускается, достигая обычного положения. Если нормальный процесс эмбриогенеза нарушается, лопатка остается на том уровне, на котором была у эмбриона. На врожденный характер патологии указывает частое сочетание высокого стояния лопатки с множественными пороками развития и аномалиями скелета: синдромом Клиппеля — Фейля, добавочными полупозвонками, расщеплением дужек позвонков, искривлением, сращением, полным отсутствием одного или нескольких ребер, косорукостью, косолапостью и другими пороками (рис.).
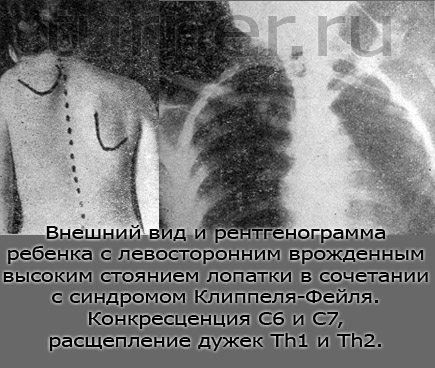
Врожденное высокое стояние лопатки бывает однои двусторонним. Одностороннее поражение по сравнению с двусторонним встречается чаще в 8—10 раз. Левая лопатка при двустороннем пороке у большинства больных занимает более высокое положение (рис.).
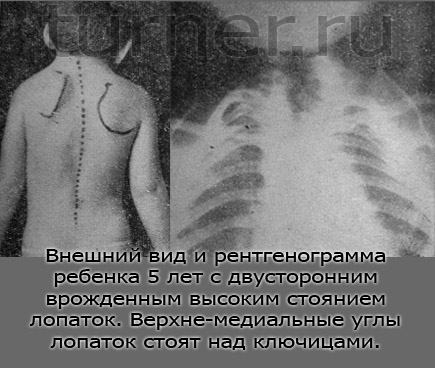
Жалобы больных с деформацией Шпренгеля зависят от степени высокого стояния лопатки, которая различна, а также от степени и характера сочетания с другими аномалиями. Больных, как правило, беспокоят косметические нарушения в области плечевого пояса и шеи, ограничение функции отведения верхней конечности и — значительно реже — боль при движениях лопатки.
В легких случаях лопатка слегка приподнята, незначительно изменена по форме по сравнению с нормой и частично фиксирована. Косметика плечевого пояса и функция его при этом страдают мало.
В тяжелых случаях лопатка стоит необычно высоко по отношению к грудной клетке, уменьшена в размерах за счет недоразвития, деформирована, развернута в сагиттальной плоскости таким образом, что ее верхне-медиальный угол стоит значительно выше наружного и выступает над ключицей, имитируя экзостоз. Ость лопатки при этом занимает почти вертикальное положение. В некоторых случаях верхний край лопатки располагается на уровне затылка, загнут кпереди наподобие «автомобильного крыла», повторяя форму надплечья. Ширина лопатки приближена к ее длине. Лопаточный индекс (отношение горизонтального размера к вертикальному, умноженное на 100) больше 60.
Высокое стояние лопатки часто сопровождается недоразвитием, атрофией и даже рубцовым перерождением мышц плечевого пояса. Это подтверждается физиологическими (электромиографией и электровозбудимостью мышц), биомеханическими (мирдинамографией) и патоморфологическими исследованиями. Наиболее выраженные изменения определяются в большой и малой ромбовидных мышцах, в трапециевидной и в мышце, поднимающей лопатку.
Более чем у трети больных с деформацией Шпренгеля (чаще у старших детей) встречается добавочная омовертебральная кость. Она представляет собой треугольную или ромбовидную костно-хрящевую пластинку, покрытую мощным фасциальным листком. Добавочная кость идет от позвоночного края лопатки к поперечным отросткам одного или нескольких нижних шейных позвонков. Она в раннем возрасте соединена синхондрозом, который с возрастом синостозируется. В некоторых случаях имеется хорошо выраженный неоартроз, который располагается между омовертебральной костью и лопаткой или поперечным отростком Сб, С7. У большей части больных (в основном у детей младшего возраста) между позвоночным краем лопатки и нижними шейными позбонками наблюдается фиброзный или фиброзно-хрящевой тяж, фиксирующий лопатку в значительно меньшей степени, чем омовертебральная кость.
Отведение руки при высоком стоянии лопатки никогда не достигает вертикали. Оно осуществляется до тех пор, пока плечо не упирается в нависающий над плечевым суставом акромиальный отросток фиксированной лопатки, развернутой кнаружи. Чем больше лопатка развернута вокруг переднезадней оси и фиксирована, тем меньше угол отведения верхней конечности.
Лечение. Спонтанного улучшения при болезни Шпренгеля не бывает. Когда у больных с высоким врожденным стоянием лопатки в возрасте 8—14 лет имеются невыраженное нарушение косметики и незначительные нарушения функции, хирургическое лечение не показано. Таким детям можно рекомендовать занятия лечебной гимнастикой для некоторого улучшения функции плечевого пояса.
У детей до 8 лет показания к оперативному лечению (даже при легкой степени деформации) расширяются, так как с возрастом имеется тенденция к прогрессированию деформации и функционального нарушения в результате развития вторичных изменений в плечевом поясе, а также метаплазии рубцовой или хрящевой ткани лопаточно-позвоночного тяжа в костную.
Чем раньше ребенку произведена операция, тем лучшие наблюдаются отдаленные результаты. Оптимальный возраст для операции низведения лопатки —3—4 года. Позднее оперативное вмешательство становится затруднительным. Полная коррекция деформации почти невозможна. В запущенных случаях чрезмерная попытка сместить недоразвитую лопатку на обычный уровень может повлечь серьезные осложнения со стороны плечевого сплетения вследствие его натяжения.
Как отмечает большинство отечественных и зарубежных хирургов, единственным методом лечения при средней и тяжелой степени деформации является оперативный.
В настоящее время предложено больше 20 различных хирургических способов лечения болезни Шпренгеля. Операции разделяются на три группы:
- Операции низведения лопатки без вмешательства на костях (Putti, 1907);
- Операции низведения наружной части лопаточной кости (Konig, 1893);
- Частичная или субтотальная резекция лопаточной кости.
Ни один из предложенных методов оперативного лечения болезни Шпренгеля не удовлетворяет хирургов. По мнению многих авторов, результаты операций остаются малоутешительными (наблюдаются рецидивы заболевания, осложнения в виде паралича плечевого сплетения). Поэтому естественны поиски новых оперативных методов лечения высокого врожденного стояния лопатки.
В 1963 году П. Я. Фищенко предложен принципиально новый оперативный метод лечения, позволяющий получить вполне благоприятный исход (рис.).
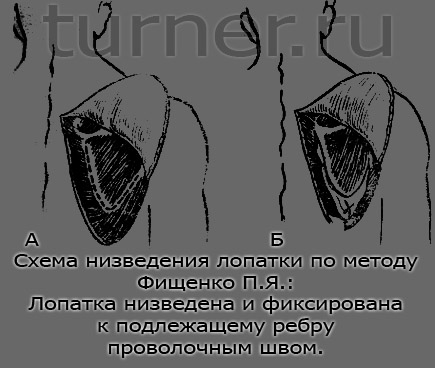
Техника операции поднадкостничного низведения лопатки по П. Я. Фищенко. Полуокружным разрезом кожи и подкожной клетчатки от середины надплечья вдоль медиального края лопатки вниз, огибая нижний угол, открывается лопатка. Удаляются рубцовые, хрящевые или костные обра-зования, связывающие лопатку с позвоночником. Рассекается надкостница лопатки по медиальному ее краю. Лопатка выделяется поднадкостнично снизу вверх до основания клювовидного отростка. При наличии козырька верхнего края лопатки последний резецируется до ости лопатки. Осторожно (близость сосудисто-нервного пучка), с помощью долота, у основания производится остеотомия клювовидного отростка. Только после этого достаточно подвижная лопатка поворачивается вокруг передне-задней оси таким образом, чтобы ее медиальный край стал параллельным позвоночнику, и низводится (уровень низведения лопатки определяется по уровню стояния ости здоровой лопатки). Иссекается надкостница в верхнем ложе лопатки, а ложе ушивается. Низведенная лопатка фиксируется в области нижнего угла к подлежащему ребру с помощью проволоки (рис.). Края надкостницы по медиальному лопаточному краю сшиваются. В область раны вводится раствор антибиотиков. Рана зашивается послойно. Накладывается отводящая торако-брахиальная циркулярная гипсовая повязка, фиксирующая верхнюю конечность в положении отведения в течение 21 дня. Проволока, фиксирующая лопатку к ребру, удаляется через разрез длиной 1,5—2 см в области нижнего угла лопатки.
С 5—6-го дня после операции больному назначаются физиотерапевтические процедуры (массаж, электрофорез, УВЧ) и лечебная гимнастика на отведенную верхнюю конечность.
Описанная выше методика операции, на наш взгляд, является менее травматичной и патогенетически обусловленной, так как позволяет переместить точки прикрепления мышц к лопатке вместе с надкостницей в физиологически более выгодное положение без вмешательства на самих мышцах.
Отдаленные результаты оперативного лечения по предложенной методике в сроки от 2 до 9 лет показали, что результаты лучше у больных младшего возраста.
Осложнения после операции в виде пареза плечевого сплетения имели место у 3 больных из 30 оперированных. Спустя 6—7 месяцев после операции в результате физиотерапевтического и медикаментозного лечения неврологические нарушения со стороны нервов верхней конечности исчезали. Причиной пареза плечевого сплетения явилось его перерастяжение при низведении лопатки, в результате натяжения ствола надлопаточного нерва.
«ЩЕЛКАЮЩАЯ» ЛОПАТКА.
«Щелкающая» (хрустящая) лопатка относится к редкой аномалии развития плечевого пояса и заключается во врожденной деформации верхне-медиального угла лопатки.
Клиника. Больные жалуются на ощущение возникновения пре| пятствия и боли при движениях лопатки, которые сопровождаются щелкающими и хрустящими звуками. В некоторых случаях эти ощущения бывают настолько мучительными, что резко нарушается функция верхней конечности.
Деформация верхне-медиального лопаточного угла при этой патологии напоминает деформацию лопатки при болезни Шпренгеля, однако в первом случае эти нарушения менее выражены. «Щелкающая» лопатка расположена на обычном месте.
Встречаются два типа искривления верхне-медиального края лопатки (рис.).
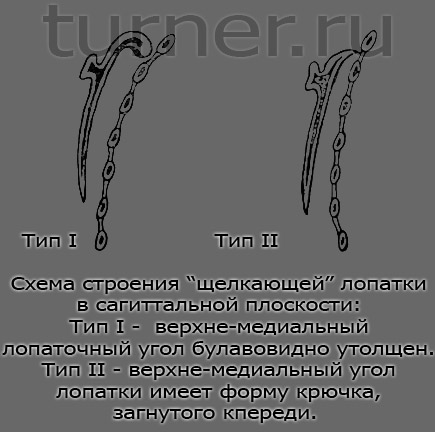
Тип I. Лопаточный угол булавовидно утолщен. При движениях лопатки по вертикали утолщения часть ее «перескакивает» через 1 или 2 ребра, вызывая неприятные ощущения, характерный щелкающий звук. Измененный угол лопатки, встречая сопротивление при своем движении со стороны ребер и окружающих мягких тканей, может привести к воспалительным и реактивным изменениям в них.
Тип II. Лопаточный угол напоминает вид крючка, изогнутого в сторону грудной клетки. При движениях лопатки по вертикали ее измененная часть «скоблит» поверхность одного или нескольких ребер, вызывая гораздо более острую боль, чем в первом случае; движения лопатки сопровождаются щелкающими или хрустящими звуками.
Вторичные изменения в мягких тканях, окружающих верхне-медиальный лопаточный угол, могут проявляться в образовании сумки с явлениями бурсита, фиброзным перерождением тканей. Если движения лопатки сопровождаются острыми болями, в области ее верхне-внутреннего угла может образоваться грануляционная ткань.
Лечение «щелкающей» лопатки только хирургическое и заключается в резекции измененной части лопаточной кости вместе с надкостницей. К этому следует добавить необходимость полного удаления перерожденных участков мягких тканей в области верхне-медиального лопаточного угла.
КРЫЛОВИДНАЯ ЛОПАТКА
Заболевание характеризуется отставанием от грудной клетки нижнего угла лопатки в результате неполноценной функции передней зубчатой мышцы. При более тяжелом поражении выпадает функция ромбовидной и трапециевидной мышц.
В результате поражения всех трех мышц в редких случаях наступает варусная установка лопатки с прогрессирующим задним подили вывихом плеча (П. Я. Фищенко, 1967).
Частота заболевания небольшая. В литературе описано всего около 90 случаев крыловидной лопатки.
Этиология. Чаще всего крыловидная лопатка является следствием травмы длинного грудного нерва, полиомиелита, прогрессивной мышечной дистрофии, и более редко в основе ее лежит врожденное недоразвитие или полное отсутствие передней зубчатой, трапециевидной и ромбовидной мышц (М. О. Фридланд, 1954, 1963; М. В. Волков, 1965; П. Я. Фищенко, 1967).
Симптоматология крыловидной лопатки складывается из симптомокомплекса, характерного для потери функции указанных выше трех мышц, всех вместе взятых или одной из них. Это приводит к тому, что лопатка теряет свою фиксацию плотного прилегания к грудной клетке и под воздействием сокращения дельтовидной мышцы совершает экскурсию в сагиттальной плоскости, устанавливается в варусном положении. Нарушается функция плечевого пояса, проявляющаяся в затруднении вынесения руки вперед и отведения. Кроме того, при сочетанном поражении ромбовидной и трапециевидной мышц теряется функция сведения лопаток и поднятия плечевого пояса.
Диагностика и дифференциальная диагностика крыловидной лопатки не сложны. Основным признаком является отстояние нижнего угла лопатки и поворот ее в сагиттальной плоскости, усиливающихся при отведении и поднимании руки. Дифференциальную диагностику необходимо проводить с врожденным высоким стоянием лопатки, с болезнью Клиппеля — Фейля и с акушерским параличом Дюшена — Эрба.
Лечение. У детей раннего возраста проводят длительное консервативное лечение, направленное на выработку правильной осанки и предупреждение развития вторичного искривления позвоночника. Оно заключается в массаже и лечебной гимнастике мышц плечевого пояса и длинных мышц спины. Оперативное вмешательство производят с 6—7 лет, при отсутствии эффекта от консервативного лечения. Хирургическое лечение направлено на фиксацию лопатки в вертикальном положении с помощью мышечных пересадок или костнопластических операций. Предложенная впервые в 1896 году Эизельсбергом операция сшивания лопаток между собой не получила широкого распространения. Samter в 1907 году произвел пересадку большой грудной мышцы на область нижнего угла лопатки, Cheves — пересадку малой грудной мышцы, a Land — широкой мышцы спины. Для удлинения сухожилия этих мышц авторы используют широкую фасцию бедра.
Ф. Ланге (1930), А. М. Дыхно (1953), Л. А. Данилова (1960) указывают на невысокую эффективность мышечных пересадок и отдают предпочтение пассивной фиксации лопатки к грудной клетке с помощью фасций гетеропластического материала или костнопластической операции. Наибольшее распространение получил метод М. И. Куслика в модификации Л. А. Даниловой, который заключается в фиксации лопатки к расщепленным VI—VII ребрам.
Разновидностью крыловидной лопатки является паралитическая scapula vara (выпадение зубчатой, трапециевидной и ромбовидной мышц), сочетающаяся с задним подвывихом плеча, описанная впервые в 1967 году П. Я. Фищенко. Такое сочетание поражения встречается весьма редко. В литературе описания этой патологии мы не нашли. Е. Т. Скляренко и Дроботун в 1965, году опубликовали два наблюдения заднего подвывиха плеча при выпадении только одной передней зубчатой мышцы, однако о варусной установке авторы не упоминали. Мы наблюдали двух больных с однои двусторонним поражением.
В клинику детской хирургии 10/V 1965 года поступил больной М-к, 15 лет, с диагнозом scapula vara в сочетании с задним подвывихом плеча при выпадении функции передней зубчатой и трапециевидной мышц.
Три года назад при занятии боксом больной заметил слабость мышц левого плечевого пояса и подвывих плеча кзади. В последующем из-за присоединения выраженных болей больной оставил занятия боксом. Причину заболевания выяснить не удалось.
При обследовании выявлено: левый плечевой пояс расположен на 2 см ниже правого; определяется умеренная атрофия всех мышц левого плечевого пояса и резко выраженная атрофия трапециевидной мышцы. Все указанные симптомы становятся более выраженными при напряжении мышц левого плечевого пояса (рис. 13, а). При этом плечевой пояс еще больше смещается книзу и кпереди, наступает проявляющийся щелчком подвывих головки плечевой кости кзади. Лопатка отходит от грудной клетки, поворачивается в сагиттальной плоскости, принимает горизонтальное положение (рис. 13,6), нижний угол-ее выстоит кзади (рис. 13,в). При расслаблении мышц плечевого пояса подвывих плеча самопроизвольно вправляется. При поднятии рук кверху плечевой пояс вместе с рукой смещается кнаружи, при этом больной не может прижать руку к наружной поверхности головы. Этот признак мы назвали симптомом выпадения функции трапециевидной мышцы.
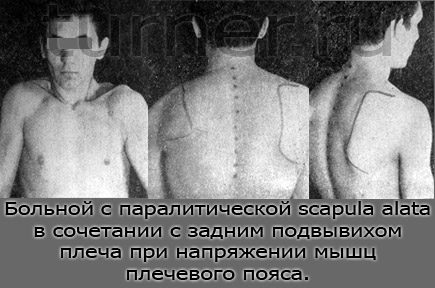
При рентгенографическом обследовании в момент напряжения мышц передне-задняя проекция выявляет подвывих книзу, а боковая — подвывих кзади.
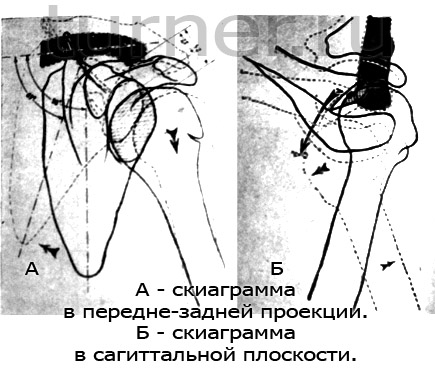
С целью определения механизма и характера подвывиха и выбора в зависимости от этого метода оперативного лечения мы произвели исследование рентгенограмм больного посредством наложения двух скиаграмм, сделанных до подвывиха и после (рис. 14, а, б). Перемещение лопатки вместе с плечевым суставом и плечом при напряжении мышц плечевого пояса происходит в акромиально-ключичном сочленении, поэтому мы совместили ключицу обеих скиаграмм. Жирной линией обозначили расположение лопатки и плеча до напряжения мышц плечевого пояса. При этом лопатка в передне-задней проекции (рис. 14, а) занимает вертикальное положение, угол между ней и ключицей составляет 90°, головка плечевой кости находится во впадине, тень ее покрывает впадину. При напряжении мышц плечевого пояса (на рисунке обозначено штрихами) лопатка по отношению к ключице встает в положение scapula vara: угол между ключицей и лопаткой уменьшается до 69°, нижний угол лопатки приближается к середине, верхний край ее стоит выше ключицы, головка плечевой кости выходит из впадины; при перемещении на ее задний край и книзу (обозначено стрелкой) расстояние между ключицей и головкой увеличивается от 17 до 24 мя. При наложении скиаграмм в сагиттальной плоскости (рис. 14,6) до напряжения мышц плечевого пояса головка плечевой кости находится во впадине, тогда как при напряжении мышц плечевого пояса она смещается кзади, становится иа заднем крае впадины. Подвывих наступает пра отклонении диафиза плечевой кости кпереди, лопатка су щается кзади, что свидетельствует о ее перемещении из вертикального положения и горизонтальное.
Исследования электровозбудимости мышц плечевого пояса показали полное отсутствие возбудимости левой трапециевидной мышцы. Электровозбудимостъ передней зубчатой мышцы из-за ее анатомического расположения проверить не удалось.
Клинически смещение всего плечевого пояса кпереди и книзу указывает на поражение трапециевидной мышцы, а отстояние лопатки от грудной клетки свидетельствует о поражении передней зубчатой и ромбовидной мышцы.
Таким образом, в результате клинического обследования, анализа скиаграмм в двух проекциях методом их наложения и исследования электровозбудимости мышц мы пришли к заключению, что подвывих плеча наступает в связи с переменой положения лопатки вместе с ее суставной впадиной в результате сочетанного паралича трапециевидной, ромбовидной и передней зубчатой мышц, причем наименее укрепленный нижний край впадины становится задним и приближенным к середине — в этом направлении и происходит подвывих плеча. Подтверждением служит то, что нам удавалось предупредить подвывих плеча кзади, фиксируя рукой нижний угол лопатки к грудной клетке в момент напряжения мышц. Следовательно, для предотвращения подвывиха плеча достаточно было фиксировать лопатку в вертикальном положении.
Существует много методов фиксации лопатки: пассивная частичная фиксация за одно ребро по Nove — Josserand или полная фиксация лопатки за два ребра по Mathieu, а также с помощью фиксации за ребро; активная фиксация лопатки с помощью пересадки различных мышц, пЬрции большой грудной мышцы, всей малой грудной мышцы и большой круглой мышцы. Мы избрали для данного больного активно-пассивную фиксацию лопатки. Для активной фиксации лопатки и уменьшения тяги плечевого пояса книзу использовали малую грудную мышцу как антагониста пораженной трапециевидной мышцы. Пассивную же фиксацию лопатки произвели с помощью широкой фасции бедра.
Техника операции активно-пассивной фиксации лопатки по П. Я. Фищенко. Лоскутный разрез по ключице, sulcus deltoidei-pectoralis (рис. 15) с переходом на грудную клетку. Малая грудная мышца выделена и отсечена от клювовидного отростка, лоскут широкой фасции бедра пересажен и подшит к ее концу и проведен через окно позвоночного края лопатки, затем укреплен за VI ребро.

Таким образом, нижний угол лопатки подтянут к грудной клетке и фиксирован активной малой грудной мышцей и пассивно— листком широкой фасции бедра. Дополнительно вместо пораженной трапециевидной мышцы лопатка подвешена за spina scapulae к остистому отростку VII шейного позвонка также листком шириной фасции бедра, проведенной через туннель в подкожной клетчатке.
В послеоперационном периоде рука была фиксирована торако-брахиальной повязкой на 1 месяц в положении отведения до угла 90°. Послеоперационный период протекал без осложнений. После операции прошло 1,5 года. Задний подвывих плеча исчез, лопатка фиксирована в вертикальном положении (рис. 16), смещения плечевого пояса кпереди книзу и отстояния лопатки не отмечается, боли не беспокоят.
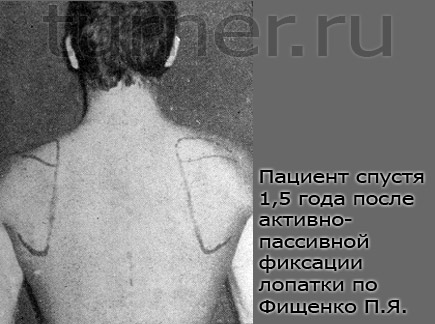
Больной занимается гимнастикой на перекладине и штангой — выжимает 70 кг. Таким образом, при сочетании поражения трапециевидной, ромбовидной и передней зубчатой мышц можно производить активно-пассивную фиксацию лопатки с помощью пересадки, малой грудной мышцы как антагониста трапециевидной мышцы и широкой фасции бедра.
|